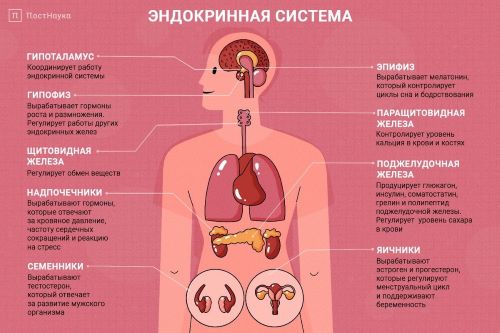
Эндокринная система — координатор всех важных жизненных процессов организма. При ее дисфункции развиваются различные патологии, сопровождающиеся нарушением гормонального статуса человека. Проблемы могут возникать вследствие гипо- или гиперфункции внутрисекреторных желез. Дисбаланс гормонов приводит к сбоям в работе отдельных органов и всего организма в целом. Поэтому очень важно проводить профилактику и своевременно лечить заболевания эндокринной системы.

На сегодняшний день известно более сотни эндокринных патологий. Их классифицируют в зависимости от органа, вовлеченного в патологический процесс: заболевания поджелудочной железы (сахарный диабет), нарушение работы щитовидной железы (гипотиреоз, гипертиреоз, диффузно-узловой токсический зоб), проблемы гипоталамо-аденогипофизарной системы (доброкачественная аденома гипофиза), болезни яичников у женщин (женский циклический синдром (ПМС), поликистоз яичников), заболевания надпочечников (эндокринные опухолевые процессы), патологии околощитовидных желез (гипопаратиреоз, гипопаратиреоз).
К наиболее распространенным эндокринным заболеваниям относятся сахарный диабет, гипотиреоз, предменструальный синдром и гипопаратиреоз.
Сахарный диабет
Патология, характеризующаяся нарушением выработки гормона инсулина и/или инсулинорезистентностью организма, приводящими к хронической гипергликемии. Сопровождается нарушением метаболизма (все типы обмена веществ). Основные клинические проявления:
- обильное выделение мочи (полиурия);
- сильная жажда (полидипсия);
- повышенный аппетит (полифагия);
- запах ацетона изо рта и от кожи больного человека;
- ухудшение зрения;
- кожный зуд;
- нарушение процессов регенерации тканей.
Пациенты жалуются на постоянную слабость, снижение работоспособности, бессонницу. Факторами риска развития патологии являются генетическая предрасположенность, ожирение, стресс, длительный прием глюкокортикоидов, атеросклероз.
Гипотиреоз
Это заболевание, обусловленное недостаточной функцией щитовидной железы, вследствие чего снижается продукция тиреоидных гормонов. Наиболее распространенная причина — дефицит йода. Кроме того, болезнь могут спровоцировать аутоиммунный тиреоидит, патологии гипофиза, резекция щитовидной железы, травмы, облучение. Ведущие клинические симптомы:
- увеличение веса;
- зябкость;
- апатия, быстрая утомляемость;
- выпадение волос;
- отечность мягких тканей;
- нарушение менструального цикла у женщин;
- предрасположенность к простудным заболеваниям и т. д.
Болезнь оказывает влияние на нервную систему, что может проявляться радикулопатией, полиневритом, ухудшением памяти, ипохондрией, депрессией.
Женский циклический синдром
Одной из причин состояния является дефицит прогестерона, изменение содержания андрогенов, повышение активности гипофиза. Основные признаки:
- появление отечности мягких тканей;
- дисфория (раздражительность, плаксивость, сонливость, депрессия);
- мигренозные боли;
- нагрубание молочных желез;
- вздутие живота.
У 4 % женщин могут наблюдаться панические атаки, сопровождающиеся повышением артериального давления, страхом смерти, онемением конечностей.
Гиперпаратиреоз
Заболевание паращитовидных желез. Возникает вследствие повышенной продукции паратгормона. Приводит к тяжелым нарушениям фосфорно-кальциевого обмена в организме. Может развиваться на фоне аденомы околощитовидных желез, возникать при продолжительном снижении кальциевых ионов в крови (вследствие дефицита витамина D в организме), а также у пациентов с хроническими болезнями почек или мальабсорбцией. Основные симптомы:
- дискомфорт в костях и/или суставах;
- остеопороз;
- атония мышц;
- головная боль;
- уролитиаз;
- снижение когнитивных способностей (рассеянность, забывчивость, ухудшение памяти);
- повышенная утомляемость;
- перепады настроения (раздражительность, невроз, депрессивное состояние).
У ½ части пациентов заболевание длительно протекает бессимптомно. На поздних стадиях изменяется походка (становится раскачивающейся, «утиной»), из-за деформации тел позвонков больные становятся ниже ростом.
Меры профилактики заболеваний
Если эндокринная патология возникла вследствие наследственных факторов, профилактика таких заболеваний неэффективна. В остальных случаях развитие нарушений можно предупредить, если выполнять рекомендации специалистов:
- сбалансировать питание: включить в рацион продукты, богатые витаминами (ретинол, пиридоксин, кобаламин, холекальциферол) и минералами (кальций, йод, железо, селен, магний);
- бороться с лишним весом;
- нормализовать физическую активность;
- избегать стрессов;
- отказаться от курения и употребления спиртного;
- при необходимости принимать йодсодержащие препараты;
- минимум 1 раз в год посещать эндокринолога для прохождения медицинского осмотра.
Способы лечения
Диагностика при подозрении на эндокринную патологию включает осмотр эндокринологом, тестирование крови на гормоны, инструментальные методы (УЗ-сканирование, рентгенографию, КТ). При наличии осложнений может потребоваться консультация других врачей (офтальмолога, гинеколога и т. д.).
Протокол лечения эндокринного заболевания зависит от диагноза, стадии болезни, возраста пациента. Современная эндокринология использует такие методы, как:
- заместительная гормональная терапия — восполнение недостающего гормона в организме;
- медикаментозное лечение — устранение симптомов, возникших вследствие нарушения гормонального фона (антигипертензивные, мочегонные, гиполипидемические средства);
- иммунотерапия — улучшение работы иммунной системы;
- витаминотерапия — нормализация баланса витаминов и минералов;
- физиотерапия — усиление эффекта медикаментозной коррекции, купирование проявлений возникших осложнений со стороны органов и систем, повышение трудоспособности;
- ЛФК — нормализация функций желез внутренней секреции, улучшение обмена веществ, снижение веса, профилактика гиподинамии, общее укрепление организма;
- хирургическое вмешательство — инвазивное лечение показано пациентам при неопластических процессах.
В качестве вспомогательных методов лечения эндокринных патологий применяют санаторно-курортные программы. Они направлены на нормализацию обмена веществ, снижение веса, улучшение общего состояния: специальные лечебные диеты, минеральные воды, массаж, бальнеотерапия, грязевые аппликации.