Целью его проведения является привлечение внимания общественности к проблемам пациентов, страдающих этим тяжелым неврологическим заболеванием.
Статистика рассеянного склероза
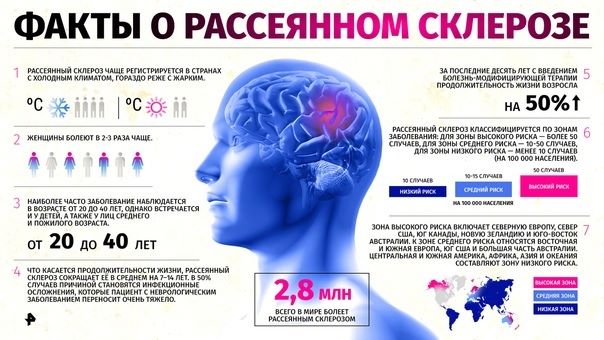
В мире зарегистрировано 3 млн. случаев рассеянного склероза, в Европе — 350 тыс., в США — 450 тыс., в России — 150 тыс. При изучении эпидемиологии рассеянного склероза в Москве было установлено, что дебют заболевания до 16 лет отмечался у 5,66% пациентов. Самым ранним возрастом подтвержденного диагноза принято считать 10 месяцев жизни ребенка. Во всех популяциях женщины болеют PC в 1,5-2 раза чаще, чем мужчины.
Симптомы рассеянного склероза
Симптомы индивидуальны для пациентов, но чаще всего встречаются:
- нарушения чувствительности в пальцах рук, ног, онемение половины тела;
- напряжение, снижение мышечной силы в ногах и руках (парезы, параличи);
- нарушение координации движения;
- снижение зрения (на один глаз), появление черной точки центре поля зрения, «мутное стекло» или «пелена перед глазами»;
- нистагм — нарушение движения глазных яблок;
- недержание мочи;
- слабость мышц лица;
- различные виды эмоциональных нарушений — тревожность, эйфория, плохое настроение;
- утомляемость даже после легкой физической и умственной нагрузки.
Причины рассеянного склероза
Это мультифакториальное заболевание вследствие влияния генетики и эпигенетики: вирусы, корь, паротит, герпес, краснуха и другие заболевания, которые попадают в нервные клетки, разрушают клеточный состав, миелиновые оболочки и заменяют их сформовавшимся чужеродным белком, который проявляется как антиген и организм отвечает на него аутоагрессией — вырабатывает антитела. Так формируется тяжелая аутоиммунная реакция. Предотвратить рассеянный склероз, если есть предрасположенность к этому заболеванию, невозможно, но можно снизить вероятность возникновения этой болезни, а также ее рецидивов.
Профилактика рассеянного склероза
Своевременная диагностика, квалифицированная помощь специалистов врачей-неврологов и осведомленность самих пациентов о способах борьбы с рассеянным склерозом — все это поможет обрести контроль над заболеванием и на годы отсрочить инвалидность!
К профилактическим мерам можно отнести не столько профилактику развития заболевания, сколько меры, направленные на профилактику развития обострений у пациентов с уже установленным диагнозом. К ним относятся ограничения инсоляции, перегревания, переохлаждения, а также минимизация стрессовых ситуаций, что особенно важно для подростков.
Мифы о рассеянном склерозе
Миф 1: рассеянный склероз — приговор
Рассеянный склероз — тяжелое аутоиммунное заболевание, приводящее к истончению миелиновой оболочки нервов, которое вызывает в некоторых случаях инвалидность. Однако это не смертный приговор, и продолжительность жизни пациентов с рассеянным склерозом близка к среднестатистической. К сожалению, в настоящее время у медицины нет лекарства против рассеянного склероза, но есть способы замедлить течение болезни.
Миф 2: больному понадобится инвалидная коляска
Большинству пациентов с рассеянным склерозом никогда не требуется инвалидная коляска или какие-нибудь другие подобные устройства благодаря более раннему распознаванию болезни и эффективной терапии. Есть очень высокие шансы на то, что болезнь не приведет к полной инвалидизации.
Миф 3: у всех больных рассеянным склерозом болезнь протекает одинаково
На самом деле существует несколько типов рассеянного склероза, и все они протекают по-разному. А врачи говорят, что нет ни одного похожего друг на друга пациента с этой болезнью. У кого-то отмечаются затруднения с походкой, у кого-то немеют руки, кто-то хуже видит, у кого-то нарушается речь или зрение. Течение болезни непредсказуемо.
Миф 4: рассеянным склерозом заболевают только пожилые люди
Это не возрастное заболевание, и большинство больных рассеянным склерозом — молодые люди в возрасте от 20 до 50. Среди пациентов есть даже дети.
Миф 5: число заболевших рассеянным склерозом увеличивается
Исследователи не могут сказать точно идет ли увеличение количества заболевших или оно остается стабильным. Возможно, увеличение числа пациентов связано с более хорошей диагностикой.
Миф 6: женщины с рассеянным склерозом не могут забеременеть
У большинства представительниц прекрасного пола с этой болезнью после третьего триместра беременности наступает длительная ремиссия. Есть доказательства того, что беременность вообще снижает вероятность заболевания рассеянным склерозом.
Миф 7: женщины с рассеянным склерозом не могут кормить грудью
Во время беременности у женщин с рассеянным склерозом часто наступает ремиссия, а после родов иногда отмечается рецидив. Если болезнь прогрессирует перед беременностью, то существует большой риск повторного рецидива после родов. Некоторые лекарства для лечения вспышек рассеянного склероза нельзя принимать во время кормления грудью, поэтому лучше обсудить этот вопрос с врачом.
Миф 8: риск рассеянного склероза находится в наших генах
На самом деле, это аутоиммунное заболевание. Гены играют свою роль, и риск заболеть рассеянным склерозом примерно в 10 раз выше, если ваши родственники сталкивались с этой болезнью. Но на ее развитие влияют и другие факторы.
Миф 9: больным рассеянным склерозом нельзя ходить в спортивный зал
Если только пациент не столкнулся с рецидивом болезни, то посещать зал можно. Особенно полезны аэробные упражнения, которые улучшают симптоматику болезни.
Вакцинация
Влияние вакцинации на возникновение и течение рассеянного склероза обсуждалось многими десятилетиями. В настоящее время нет научных доказательств развития рассеянного склероза в ответ на введение вакцинных препаратов.
Академия неврологии США в сотрудничестве с Группой иммунизации Совета по клинической практике по рассеянному склерозу, фармаконадзор представили данные о безопасности и отсутствии причинно-следственной связи между началом или ухудшением течения рассеянного склероза и вакцинацией против гриппа, гепатита В и А, ветряной оспы, кори, эпидемического паротита и краснухи, вируса папилломы человека, дифтерии, столбняка, натуральной оспы, БЦЖ, полиомиелита, бесклеточного коклюша или менингококковой инфекции. Некоторые исследования даже показали снижение риска развития рассеянного склероза и снижение активности заболевания при ранее существовавшем рассеянном склерозе после вакцинации.
Большинство вакцин безопасны и не вызывают осложнения, но есть случаи, когда вакцинацию стоит отложить или совсем отказаться от нее, например, при серьезных обострениях болезни. Данные об эффективности вакцинации в сочетании с терапией рассеянного склероза отсутствуют. При введении живых и ослабленных вакцин для пациентов, получающих терапию, которая подавляет иммунную систему и/или хроническую терапию кортикостероидами целесообразно получить рекомендации от лечащего врача-невролога относительно возможных изменений в терапии, соблюдение сроков ее начала, дозирования и смены препаратов либо получения медицинского отвода. Для пациентов, получающих более одного иммуномодулирующего лечения или имеющих основное иммуномодулирующее состояние, эффективность вакцинации трудно предсказать, поэтому успех иммунопрофилактики должен быть подтвержден тестированием на антитела.
Необходимо помнить, что любая инфекция и ее осложнения могут оказывать длительное отрицательное влияние на состояние здоровья в целом, неврологические функции пациентов с рассеянным склерозом. Все одобренные вакцины, не имеющие противопоказаний для их использования при этом заболевании, должны быть рекомендованы для применения у данной категории пациентов и назначаться согласно инструкции по их применению.